POLYPHARMAZIE IM ALTER
Wenn zu viele Medikamente gleichzeitig genommen werden?
Besonders ältere Menschen nutzen oft eine Vielzahl verschiedener Arzneimittel. Wie können Patienten den Überblick behalten und gibt es Alternativen zu einer hohen Medikamentenlast?
Definition des Begriffs Polypharmazie
Polypharmazie bezieht sich auf die gleichzeitige Einnahme von fünf oder mehr Medikamenten über einen längeren Zeitraum. Dies betrifft nicht nur verschreibungspflichtige Medikamente, sondern schliesst auch frei verkäufliche Präparate wie Schmerzmittel, Nahrungsergänzungsmittel und pflanzliche Arzneien ein. Polypharmazie kann aus medizinischer Sicht notwendig sein, um verschiedene Erkrankungen zu behandeln, stellt jedoch ein erhöhtes Risiko für unerwünschte Arzneimittelwechselwirkungen dar.
In der medizinischen Fachwelt wird der Begriff häufig auch im Kontext von „unangemessener Polypharmazie“ verwendet, wenn die Nutzen-Risiko-Abwägung negativ ausfällt. Ein oft zitiertes Beispiel ist die Verordnungskaskade, bei der Nebenwirkungen eines Medikaments mit einem weiteren Medikament behandelt werden, wodurch ein Teufelskreis entsteht.
Polypharmazie betrifft besonders ältere Menschen, da der menschliche Organismus mit dem Alter eine Vielzahl von Veränderungen durchmacht, die Einfluss auf die Medikamentenverarbeitung haben. Die Funktion von Leber und Nieren – den Hauptorganen für den Abbau von Medikamenten – nimmt mit dem Alter ab, was zu einer verlangsamten Ausscheidung von Arzneimitteln führt. Gleichzeitig treten bei Senioren häufiger mehrere chronische Krankheiten auf. Diese Erkrankungen erfordern in vielen Fällen eine lebenslange medikamentöse Behandlung.
Ursachen für Polypharmazie im Alter
Polypharmazie im Alter entsteht häufig durch mehrere chronische Erkrankungen, die im höheren Lebensalter zunehmen, wie Herz-Kreislauf-Erkrankungen, Diabetes und rheumatische Beschwerden. Zudem fehlt es teils an einer zentralen Koordination der Medikation, und Patienten neigen dazu, langjährig eingenommene Medikamente beizubehalten, auch wenn diese möglicherweise nicht mehr notwendig sind. Schliesslich tragen Selbstmedikation und rezeptfreie Mittel ebenfalls zur Polypharmazie bei.
Multimorbidität: Mehrere chronische Erkrankungen gleichzeitig
Wie bereits angesprochen, ist einer der Hauptgründe für Polypharmazie im Alter die Multimorbidität. Das bedeutet, dass mehrere chronische Krankheiten gleichzeitig vorliegen. Typische Kombinationen umfassen zum Beispiel Herz-Kreislauf-Erkrankungen wie Bluthochdruck und Herzinsuffizienz, die oft zusammen mit Diabetes und chronischen Gelenkschmerzen auftreten. Jedes dieser Krankheitsbilder erfordert spezifische medikamentöse Behandlungen und die Summe dieser Verschreibungen führt schnell zur Polypharmazie.
Ein Problem, das bei Multimorbidität häufig auftritt, ist, dass Medikamente, die für eine Krankheit notwendig sind, die Symptome einer anderen möglicherweise verschlimmern. Zum Beispiel können Diuretika, die zur Behandlung unterschiedlicher Krankheiten verschrieben werden, den Elektrolythaushalt negativ beeinflussen und zu Muskelkrämpfen oder Müdigkeit führen, was bei Menschen mit chronischen Schmerzen problematisch ist. In vielen Fällen müssen Ärzte Prioritäten setzen und abwägen, welche Symptome am dringendsten behandelt werden müssen, was die medikamentöse Behandlung erschwert.
Fehlende Kommunikation zwischen verschiedenen Fachärzten
Ein wesentlicher Faktor für Polypharmazie ist die oft unzureichende Kommunikation zwischen verschiedenen Fachärzten, die ältere Patienten behandeln. Jeder Spezialist fokussiert sich auf sein Fachgebiet und berücksichtigt oft nicht die gesamte Krankengeschichte des Patienten oder die bereits verschriebenen Medikamente anderer Ärzte. Das führt zu Fragmentierung in der Versorgung – ein Problem, das durch die zunehmende Spezialisierung in der Medizin verstärkt wird.
Eine Lösung könnte darin bestehen, einen festen Ansprechpartner, beispielsweise den Hausarzt, als Koordinator für alle medizinischen Belange zu bestimmen. Er hat in diesem Fall die Aufgabe, alle verordneten Medikamente zu überprüfen und gegebenenfalls Rücksprache mit den Fachärzten zu halten, um Wechselwirkungen zu vermeiden. In der Realität wird diese Aufgabe jedoch nicht immer optimal erfüllt, sei es durch Zeitmangel oder fehlende Strukturen im Gesundheitssystem.
Risiken und Nebenwirkungen der Polypharmazie
Polypharmazie birgt erhebliche Risiken, vor allem im Alter, da die Einnahme vieler Medikamente die Wahrscheinlichkeit von Wechselwirkungen erhöht. Diese können die Wirksamkeit einzelner Präparate mindern oder verstärken. Auch die Gefahr für kognitive Beeinträchtigungen steigt, da einige Wirkstoffe das zentrale Nervensystem beeinflussen. Letztlich kann Polypharmazie die Lebensqualität erheblich mindern und führt oft zu einer Abnahme der Selbstständigkeit.
Wechselwirkungen zwischen verschiedenen Medikamenten
Eines der gravierendsten Risiken bei Polypharmazie sind Wechselwirkungen zwischen Medikamenten. Diese Interaktionen können zu unerwarteten Nebenwirkungen führen oder die Wirksamkeit der Behandlung beeinträchtigen. Pharmakodynamische Wechselwirkungen treten auf, wenn zwei oder mehr Medikamente gleichzeitig eingenommen werden, die ähnliche oder entgegengesetzte Wirkungen haben. Ein Beispiel ist die gleichzeitige Einnahme von blutdrucksenkenden Mitteln und Diuretika, was zu einem gefährlich niedrigen Blutdruck führt.
Pharmakokinetische Wechselwirkungen betreffen die Art und Weise, wie der Körper die Medikamente absorbiert, verteilt, metabolisiert oder ausscheidet. So kann die Einnahme von Antazida zum Beispiel die Aufnahme bestimmter Antibiotika blockieren, wodurch deren Wirksamkeit vermindert wird.
Sowohl Apotheker als auch Ärzte müssen bei jedem neuen Medikament, das verschrieben wird, sorgfältig prüfen, ob potenzielle Wechselwirkungen mit bestehenden Medikamenten auftreten könnten. Auch Sie selbst können mit Hilfe eines Medikamentenplans oder Apps sicherstellen, dass Sie diese Übersicht behalten.
Beeinträchtigung der Lebensqualität durch Nebenwirkungen
Neben den Wechselwirkungen gibt es auch allgemeine Nebenwirkungen, die sich negativ auf die Lebensqualität auswirken. Zu den häufigsten Nebenwirkungen bei älteren Menschen zählen Schwindel, Übelkeit, Verstopfung, Müdigkeit und Konzentrationsstörungen. Besonders problematisch ist, dass diese Nebenwirkungen häufig nicht als solche erkannt, sondern als „normale“ Alterserscheinungen abgetan werden.
Ein spezifisches Beispiel ist das „Anticholinerges Syndrom“, das bei älteren Menschen durch die Einnahme von Medikamenten entsteht, die das Nervensystem beeinflussen. Typische Symptome sind Verwirrtheit, Mundtrockenheit und Schwierigkeiten beim Wasserlassen. Das Problem: Viele ältere Menschen nehmen gleichzeitig Antidepressiva, Antihistaminika und Medikamente gegen Inkontinenz ein, die alle anticholinerge Wirkungen haben können. Diese Kombination erhöht das Risiko für Stürze und kognitive Einschränkungen.
Langzeitrisiken: Leber- und Nierenschäden
Langfristig kann die Einnahme vieler Medikamente die Leber und Nieren stark belasten. Diese Organe sind für den Abbau von Medikamenten und deren Ausscheidung aus dem Körper verantwortlich. Besonders riskant sind Medikamente wie Schmerzmittel (NSARs), die bei langfristiger Einnahme zu chronischen Nierenschäden führen können. Ebenso können bestimmte Cholesterinsenker und Antibiotika die Leberfunktion beeinträchtigen und langfristig zu Leberschäden führen.
Deshalb ist es wichtig, die Funktion von Leber und Nieren regelmässig durch Bluttests überprüfen zu lassen – vor allem, wenn mehrere Medikamente gleichzeitig eingenommen werden. Durch einen regelmässigen Check lassen sich mögliche Schäden frühzeitig erkennen und die Therapie entsprechend anpassen.
Wie können Betroffene und Angehörige die Medikamenteneinnahme im Blick behalten?
Ein zentrales Element im Umgang mit Polypharmazie ist die regelmässige Überprüfung der Medikation durch den Arzt. Insbesondere ältere Patienten sollten mindestens einmal im Jahr, besser sogar halbjährlich, eine umfassende Medikamentenüberprüfung durchführen lassen. Hierbei werden alle verschriebenen und frei verkäuflichen Medikamente auf ihre Notwendigkeit und auf potenzielle Wechselwirkungen hin untersucht.
Solche Überprüfungen werden oft von spezialisierten Geriatern oder Klinischen Pharmakologen durchgeführt, die darauf achten, ob Medikamente überflüssig geworden sind oder durch weniger belastende Alternativen ersetzt werden können. Wichtig ist, dass Sie als Patient aktiv an diesen Überprüfungen teilnehmen und eventuelle Nebenwirkungen oder Veränderungen Ihres Gesundheitszustandes offen ansprechen.
Sie oder Ihre Angehörigen können allerdings auch selbst tätig werden. Verschreibungspflichtige und frei verkäufliche Medikamente unterliegen der Kennzeichnungspflicht für Arzneimittelverpackungen in Deutschland, wie sie im Arzneimittelgesetz (AMG) festgelegt ist. Die erforderlichen Angaben umfassen den Hersteller, Produktname, Wirkstoffmenge, Darreichungsform, Wechselwirkungen, Anwenderkreis, Zulassungsnummer und Verfallsdatum. Für besondere Arzneimittelarten, wie gentechnische und homöopathische Präparate, gelten zusätzliche Vorgaben.
Mittlerweile stehen Ihnen ausserdem verschiedene Apps und digitale Tools zur Verfügung, mit denen Sie den Überblick über Ihre Medikation behalten. Solche Apps bieten praktische Funktionen, zum Beispiel:
- Erinnerungsfunktionen, die Sie daran erinnern, Ihre Medikamente zu bestimmten Zeiten einzunehmen.
- Scanfunktionen zum Einlesen von Barcodes auf den Medikamentenpackungen, um sie schnell in den digitalen Medikamentenplan zu übernehmen.
- Warnungen vor Wechselwirkungen, indem die App automatisch auf potenziell gefährliche Kombinationen hinweist.
Alternative Heilmethoden für Senioren: Eine sanfte Ergänzung?
Mit Blick auf die zahlreichen Medikamente, die Menschen im höheren Alter nehmen müssen, machen sich viele auf die Suche nach sanfteren, weniger invasiven Behandlungsmöglichkeiten, um ihre Gesundheit zu verbessern oder zu erhalten. In diesem Zusammenhang spielen alternative Heilmethoden eine zunehmend wichtige Rolle. Während Medikamente oft unverzichtbar sind, können alternative Ansätze eine wertvolle Ergänzung darstellen, um Beschwerden zu lindern und in einigen Fällen den Medikamentenbedarf zu verringern.
Überblick über gängige alternative Methoden: Homöopathie, Akupunktur, Phytotherapie
Homöopathie basiert auf dem Prinzip „Ähnliches mit Ähnlichem behandeln“. Dabei werden stark verdünnte Substanzen eingesetzt, die in hoher Dosierung ähnliche Symptome wie die zu behandelnde Krankheit hervorrufen würden. Homöopathische Mittel werden in Deutschland häufig bei leichten Beschwerden wie Schlafstörungen, Verdauungsproblemen oder leichten Schmerzen angewendet. Allerdings gibt es in der Wissenschaft kontroverse Meinungen zur Wirksamkeit dieser Behandlungsmethode, sodass die Entscheidung individuell getroffen werden muss.
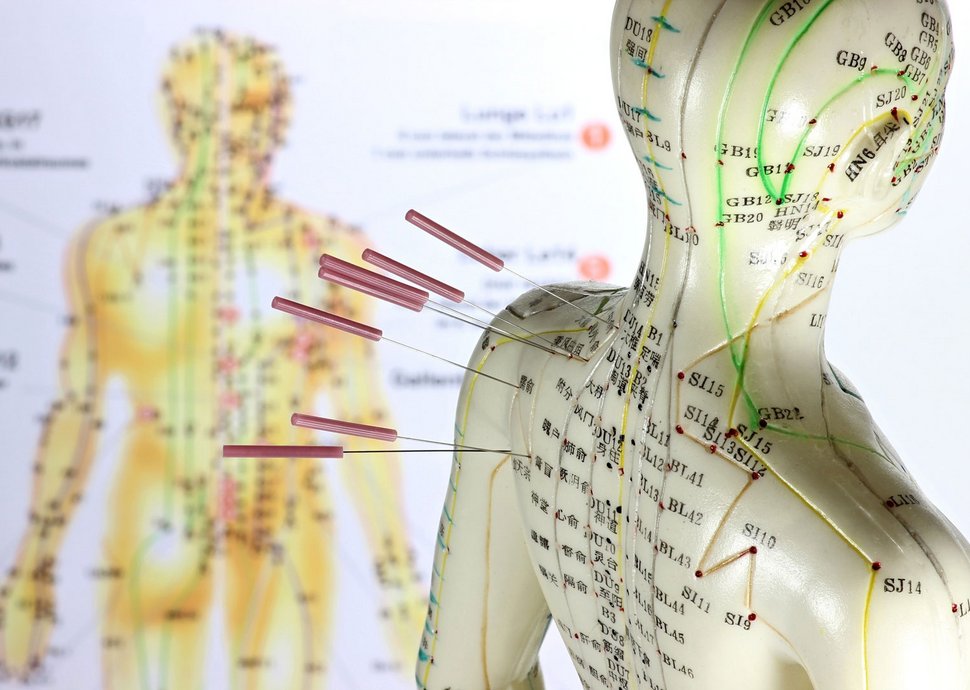
Akupunktur ist eine Therapieform der traditionellen chinesischen Medizin (TCM), bei der feine Nadeln an spezifische Punkte auf dem Körper gesetzt werden, um die Energieflüsse im Körper zu harmonisieren. Sie hat sich in klinischen Studien besonders bei der Schmerzbehandlung, beispielsweise bei chronischen Rückenschmerzen oder Kniearthrose, als wirksam erwiesen. Viele ältere Menschen empfinden Akupunktur als eine schonende Methode, um Schmerzen zu lindern, ohne auf Schmerzmittel angewiesen zu sein, die häufige Nebenwirkungen haben.
Phytotherapie bezeichnet die Behandlung mit Heilpflanzen oder pflanzlichen Wirkstoffen. Diese kann sowohl in Form von Tees, Tropfen, Kapseln oder ätherischen Ölen erfolgen. Zu den gängigsten Heilpflanzen gehören Baldrian, Johanniskraut und Kamille. Johanniskraut etwa wird bei leichten bis mittelschweren Depressionen oder Stimmungsschwankungen eingesetzt und ist bekanntermassen eine natürliche Alternative zu Antidepressiva. Allerdings sollten Patienten hier vorsichtig sein, da Johanniskraut die Wirkung anderer Medikamente beeinträchtigen kann, zum Beispiel Blutverdünner. Hier ist eine genaue Abstimmung mit dem Arzt unerlässlich.
Welche Beschwerden lassen sich gut alternativ behandeln?
Alternative Heilmethoden eignen sich besonders für die Behandlung leichter und moderater Beschwerden, bei denen Medikamente oft nur symptomatisch wirken und potenziell belastende Nebenwirkungen haben. Beispiele hierfür sind:
- Leichte Schmerzen: Chronische Schmerzen wie Arthrose oder Rückenschmerzen lassen sich oft durch Akupunktur, Physiotherapie oder bestimmte pflanzliche Präparate (z. B. Teufelskralle) lindern, ohne dass Schmerzmittel mit Nebenwirkungen erforderlich sind.
- Schlafprobleme: Schlafstörungen betreffen viele ältere Menschen. Anstatt sofort auf starke Schlafmittel zurückzugreifen, können pflanzliche Präparate wie Baldrian oder Hopfen sowie Entspannungstechniken wie Meditation oder Akupunktur eine wirksame Alternative sein.
- Verdauungsbeschwerden: Ältere Menschen leiden häufig unter Verstopfung oder Blähungen, die durch Ernährungsumstellungen, Probiotika oder Kräutertees (z. B. Fenchel oder Pfefferminze) gemildert werden. Häufig kann dadurch auf aggressive Abführmittel verzichtet werden.
Es ist wichtig zu betonen, dass alternative Methoden in der Regel länger brauchen, um zu wirken, und nicht immer sofortige Linderung bringen. Zudem sollten Sie sich bewusst sein, dass nicht alle Beschwerden ohne konventionelle Medikamente ausreichend behandelt werden können.
Abwägen von Risiken und Nutzen: Können alternative Heilmethoden helfen, die Medikamentenmenge zu reduzieren?
Eine der grossen Fragen, die sich viele Senioren und ihre Angehörigen stellen, ist, ob alternative Heilmethoden wirklich helfen können, den Medikamentenverbrauch zu senken. Grundsätzlich haben einige dieser alternativen Methoden das Potenzial, bestimmte Symptome zu lindern und die Lebensqualität zu verbessern.
Alternative Therapien wirken jedoch meist unterstützend und ersetzen in vielen Fällen nicht die Effizienz und Zielgenauigkeit bestimmter Medikamente, die bei chronischen oder schweren Erkrankungen unabdingbar sind. Beispielsweise können physiotherapeutische Ansätze oder eine bewusste Lebensstiländerung – etwa regelmässige Bewegung und eine ausgewogene Ernährung – zur Schmerzlinderung und für mehr Beweglichkeit beitragen. Das wiederum kann den Bedarf an Schmerzmitteln senken. Akupunktur und Entspannungsverfahren haben sich ebenfalls als hilfreich bei der Behandlung von Schmerzen und Stressbewältigung erwiesen und könnten so den Medikamentenbedarf in diesen Bereichen verringern.
Wichtig ist jedoch, dass die Einführung alternativer Heilmethoden immer in Rücksprache mit dem behandelnden Arzt erfolgt, um Wechselwirkungen mit bestehenden Medikamenten zu vermeiden. So lässt sich gemeinsam prüfen, welche alternativen Ansätze sinnvoll und sicher sind, ohne notwendige medikamentöse Behandlungen zu gefährden.
Tipps für den Alltag: Polypharmazie sicher managen
Das tägliche Management der Medikamenteneinnahme erfordert Sorgfalt und Organisation. Hier einige praktische Tipps zur sicheren Handhabung der Medikation.
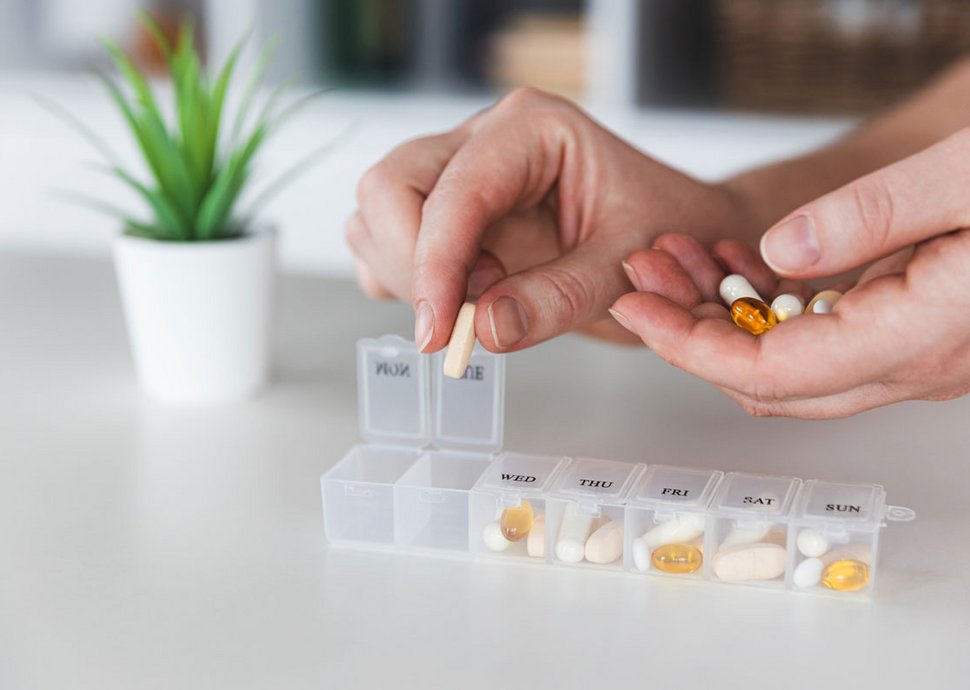
Dosierungshilfen und Medikamentendosierer für den Überblick
Dosierungshilfen und Medikamentendosierer sind einfache, aber effektive Hilfsmittel, um den Überblick über die Medikation zu behalten. Diese Hilfen gibt es in verschiedenen Formen: von einfachen Wochen-Dosierern bis hin zu elektronischen Pillendosen, die mit Alarmsignalen oder Lichtern daran erinnern, wann welches Medikament eingenommen werden muss.
Besonders hilfreich sind vorgelagerte Systeme, bei denen Sie oder ein Angehöriger die Medikamente für eine Woche im Voraus vorbereiten. Dadurch werden Verwechslungen vermieden und Sie müssen sich nicht täglich neu überlegen, welche Medikamente wann eingenommen werden müssen. Elektronische Dosierer können auch per App überwacht werden, was besonders für Angehörige nützlich ist, um sicherzustellen, dass die Medikamente korrekt eingenommen wurden.
Einnahmehinweise: Worauf bei der Kombination von Medikamenten geachtet werden muss
Die korrekte Einnahme von Medikamenten ist oft eine grössere Herausforderung, als es auf den ersten Blick erscheint. Einige Medikamente sollten beispielsweise zu bestimmten Zeiten eingenommen werden: morgens auf nüchternen Magen, nach dem Essen oder abends vor dem Schlafengehen. Andere sollten nicht zusammen eingenommen werden, weil sie die Wirkung des jeweils anderen beeinträchtigen können. Besonders wichtig ist es, immer die Packungsbeilage zu lesen und sich bei Unklarheiten mit dem Arzt oder Apotheker abzustimmen.
Ein weiteres Problem sind Wechselwirkungen mit Lebensmitteln. Manche Medikamente sollten nicht mit bestimmten Lebensmitteln eingenommen werden, da diese die Wirkung beeinflussen können. Beispiele hierfür sind:
Grapefruitsaft | Er kann die Wirkung vieler Medikamente ungewollt verstärken, da er Enzyme hemmt, die für den Abbau der Arzneistoffe in der Leber zuständig sind. Das betrifft Medikamente wie bestimmte Cholesterinsenker (z. B. Statine), Blutdruckmedikamente und einige Psychopharmaka. |
Milchprodukte | Milch und andere calciumreiche Produkte können die Aufnahme von Antibiotika wie Tetracyclinen und Ciprofloxacin verringern. Das Calcium bildet Komplexe mit dem Medikament, wodurch dessen Aufnahme im Darm gehemmt wird. |
Grünes Blattgemüse (z. B. Spinat, Brokkoli) | Diese Gemüsearten sind reich an Vitamin K, was die Wirksamkeit von Blutverdünnern verringern kann. Eine erhöhte Vitamin-K-Zufuhr kann die blutverdünnende Wirkung abschwächen. |
Koffein | Medikamente wie bestimmte Antibiotika (z. B. Ciprofloxacin) und Theophyllin (ein Asthmamedikament) können die Wirkung von Koffein verstärken. Das kann zu Nervosität, Herzrasen und Schlafstörungen führen. |
Alkohol | Er kann die Wirkung vieler Medikamente beeinflussen und die Nebenwirkungen verstärken. Besonders gefährlich ist die Kombination mit Beruhigungs- und Schlafmitteln, da es zu starker Sedierung oder Atemdepression kommen kann. |
Lakritze | Der Konsum grosser Mengen Lakritze kann den Kaliumspiegel im Körper senken und den Blutdruck erhöhen. Das ist bei bestimmten Medikamenten wie Blutdrucksenkern oder Diuretika problematisch. |
Bananen | Bei blutdrucksenkenden Medikamenten, insbesondere ACE-Hemmern, kann ein hoher Kaliumgehalt von Lebensmitteln wie Bananen zu einer Hyperkaliämie (erhöhter Kaliumspiegel) führen, was Herzprobleme verursachen kann. |
Sojaprodukte | Diese können die Wirkung bestimmter Schilddrüsenmedikamente verringern, da sie die Aufnahme des Wirkstoffs im Darm beeinflussen. |
Es ist hilfreich, eine Liste solcher Wechselwirkungen griffbereit zu haben, um sicherzustellen, dass die Medikation immer optimal wirkt.
Ernährung und Lebensstil: Wie gesunde Gewohnheiten helfen können, den Medikamentenbedarf zu senken
Eine ausgewogene Ernährung und ein gesunder Lebensstil spielen eine zentrale Rolle, wenn es darum geht, die Anzahl der benötigten Medikamente zu reduzieren. Viele Erkrankungen wie Bluthochdruck, Diabetes oder Gelenkprobleme lassen sich durch gesunde Gewohnheiten positiv beeinflussen, sodass Medikamente teilweise überflüssig werden können oder ihre Dosis reduziert werden kann. Auch die Gedächtnisleistung kann durch natürliche Mittel gesteigert werden.
Eine gesunde, ballaststoffreiche Ernährung hilft, den Blutzuckerspiegel zu regulieren, den Cholesterinspiegel zu senken und das Gewicht zu kontrollieren. Der Verzicht auf zuckerhaltige und stark verarbeitete Lebensmittel trägt oft dazu bei, die Notwendigkeit von Medikamenten zur Regulierung des Blutzuckers oder Cholesterins zu verringern.
Regelmässige Bewegung ist ebenfalls wichtig, um den Medikamentenbedarf zu senken. Schon leichte körperliche Aktivitäten wie Spaziergänge, Schwimmen oder Yoga stäken das Herz-Kreislauf-System und verbessern die allgemeine Mobilität. Besonders Menschen mit Gelenkproblemen oder Rückenschmerzen können durch gezielte Physiotherapie oft auf Schmerzmittel verzichten.
Der Verzicht auf Alkohol und Rauchen kann erheblich dazu beitragen, den Medikamentenbedarf zu senken. Diese beiden Gewohnheiten belasten Leber und Nieren, die ohnehin durch die Einnahme mehrerer Medikamente stark beansprucht werden. Ein gesünderer Lebensstil verbessert somit die Lebensqualität und reduziert die Menge der benötigten Medikamente.
Jetzt abonnieren und gewinnen! 
Melden Sie sich für unseren wöchentlichen Newsletter an und nehmen Sie automatisch an der nächsten Verlosung des Preisrätsels teil.